تحلیل داخلی ریشه دندان (IRR) یک دسته خاص از بیماری های پالپ است که مشخصه ویژه آن از دست رفتن عاج دندان در نتیجه عمل سلول های کلاسیک است که توسط التهاب پالپ تحریک شده اند. در این مقاله به بررسی علت بروز این مشکل، شیوع آن و علاوه بر اطلاعات بالینی، نقش تصویربرداری سه بعدی (CBCT) در تشخیص، تصمیم گیری بالینی و مدیریت درمانی IRR خواهیم پرداخت.
مؤلفان مختلف در مورد گزینه های مختلف درمانی صحبت کرده اند، از جمله پر کردن کانال ریشه در ناحیه تحلیل رفته با یا بدون نیاز به جراحی. درمان ریشه، درمان منتخب برای تحلیل ریشه داخلی شناخته شده است، زیرا طی این فرایند بافت دانه ای و منبع خونرسانی به سلول های کلاسیک حذف می شوند. مؤلفان مختلف با ذکر موارد بالینی مختلف تکنیک های مدرن اندودنتیک از جمله ابزارهای نوری، بهبود اولتراسونیک دبریمان شیمیایی، و استفاده از مواد جایگزین مانند سیلیکات کلسیم همراه با پر کردن ترموپلاستیک (گوتاپرکا گرم) را توضیح می دهند. در شرایط آنها، پیش بینی درمان محافظه کارانه تحلیل داخلی، حتی اگر دیواره های ریشه سوراخ شده باشند، خوب است.
تحلیل دندان چیست؟
تحلیل ریشه یک بیماری مرتبط با فرایندهای فیزیولوژیک یا پاتولوژیک است که منجر به از دست رفتن عاج، سمنتوم و یا استخوان می شود. تحلیل ریشه ممکن است پس از آسیب های مختلف، از جمله آسیب های مکانیکی، شیمیایی یا حرارتی اتفاق بیفتد. به طور کلی، تحلیل دندان را می توان تحت عنوان تحلیل داخلی ریشه دندان و تحلیل خارجی دندان طبقه بندی کرد.
برای انجام ایمپلنت دندان همین الان وقت خود را در مطب دکتر پویا اصلانی رزرو نمایید.
تحلیل داخلی یک روند التهابی است که از فضای داخل پالپ آغاز می شود و با از دست دادن عاج و حمله احتمالی سمنتوم همراه است.
پدیده تحلیل سال های زیادی مورد بررسی قرار گرفته است. اکثر مقالات به تحلیل خارجی ریشه های دندان ها پرداخته اند در حالی که تحلیل داخلی نیز یک چالش برای دندانپزشکان است. تشخیص این نوع ضایعات دشوار است برای ایجاد و تصاویر رادیوگرافی معمولی با اشعه X اغلب ناکافی هستند. رادیولوسنسی های داخلی ریشه در تصاویر رادیوگرافی معمولی، یا به دلیل اینکه در مراحل اولیه خود هستند، زمانی که کوچک هستند، یا به دلیل محدودیت های این روش 2 بعدی ، قابل تشخیص نیستند. توموگرافی کامپیوتری پرتو مخروطی (CBCT) یک ابزار قوی تر است که امکان تشخیص زودتر و دقیق تر این ضایعات را فراهم می آورد. در عین حال، مواد جدید برای فراهم آوردن معدنی سازی مجدد و بهبود ارائه شده ا ند. مشارکت این روش های جدید تصویربرداری و این مواد جدید امکان گسترش مرزهای حفاظت از دندان ها را فراهم می آورد.
علل بروز تحلیل داخلی ریشه دندان
تحلیل داخلی ریشه دندان (IRR) یک پدیده پاتولوژیک است که مشخصه اصلی آن از دست رفتن عاج در نتیجه فعالیت سلول های کلاسیک است. این اتفاق در شرایط التهاب پالپ رخ می دهد: خونرسانی به پالپ باعث ورود سلول های کلاسیک به درون حفره پالپ می شود.
ادونتوکلاست ها Odontoclasts (سلول های جذب کننده دندان) از نظر ساختاری و خواص و الگوهای جذب آنزیمی مشابه استئوکلاست ها osteoclasts هستند. با این حال ، ادونتوکلاست ها از نظر اندازه کوچکتر هستند و حفره های جذبی کوچکتر از استئوکلاست ها تشکیل می دهند. معلوم نیست که آیا استئوکلاست ها و سلول های تحلیل برنده دندان (dentinoclasts، odontoclasts، cementoclasts) سلول های یکسانی هستند یا خیر، اما شباهت هایی وجود دارند.
ادونتوکلاست ها دارای لبه های چین دار و ناهموار، هسته های مرکزی کمتر نسبت به استئوکلاست ها هستند، و مناطق شفاف کوچکتری دارند یا اصلاً چنین نواحی ندارند. هر دو نوع سلول دارای فعالیت مقاومت اسید فسفاتاز در برابر tartrate هستند. اکثر ادونتوکلاست هایی که باعث ایجاد حفره های خالی در عاج دندان می شوند، چند هسته ای، دارای 10 هسته یا کمتر، هستند. در ادونتوکلاست های Oligonuclear (سلول هایی با کمتر از پنج هسته) هر هسته نسبت به سلول ها دارای تعداد هسته بیشتر عاج بیشتری جذب می کند.
به طور کلی، دو نوع تحلیل داخلی ریشه دندان شرح داده شده اند: تحلیل التهابی کانال داخلی ریشه و تحلیل جایگزینی کانال داخلی ریشه.
- در تحلیل التهابی، روند تحلیلی عاج داخل بخش رادیکولار دندان بدون رسوب بافتی بافت های سخت در مجاورت محل های جذب شونده پیش می رود. این پدیده با حضور بافت های گرانوله در ناحیه جذب شده همراه است و با رادیوگرافی های معمولی به شکل یک منطقه شفاف متمرکز روی کانال ریشه قابل شناسایی است.
- در تحلیل جایگزینی، فعالیت تحلیلی باعث بروز نقص هایی در عاج در مجاورت کانال ریشه، با رسوب همزمان بافت استخوان- مانند در برخی از مناطق نقص می شود. این امر منجر به بزرگ شدن نامنظم فضای پالپ شده، در حالی که بخشی یا کل حفره پالپ از بین می رود.
تحلیل ریشه به دو فاز نیاز دارد: آسیب و تحریک. آسیب به بافت های غیر معدنی شده مربوط است که سطح داخلی کانال ریشه، لایه پیش عاج (پری دنتین: عاجی که به تازگی شکل گرفته است و هنوز کلسیفیه و بالغ نشده است) و ادونتوبلاست ها، را پوشش می دهند. عفونت عامل اصلی محرک IRR است. دندان ها در مراحل اولیه تحلیل بدون علامت هستند. منشاء سلول های تحلیل برنده درون پالپ است، که از بخش حیاتی آپیکال پالپ می آیند.
علت بروز تحلیل داخلی دندان
علت IRR تقریباً نامشخص است. عوامل مختلف اتيولوژيک براي از دست رفتن پیش عاج پيشنهاد شده اند، و به نظر مي رسد تروما مقصر اصلی باشد. در یک مطالعه شامل 27 بیمار، تروما (43٪) ، و پس از آن ضایعات پوسیدگی (25٪) شایع ترین عوامل علمی هستند. عفونت مداوم پالپ توسط باکتری باعث تخریب دیوارهای حفره پالپ توسط سلول های ماکروفاژ- مانند می شود. پیوستن و گسترش چنین سلول هایی، پیش نیاز اولیه برای آغاز تحلیل ریشه دندان است. می توان نتیجه گرفت که تروما و التهاب/ عفونت پالپ، عوامل اصلی کمک کننده به آغاز تحلیل داخلی هستند، گر چه عوامل اتيولوژيک کامل و همچنين پاتوژن ها هنوز به طور کامل توضیح داده نشده اند.
میزان شیوع تحلیل داخلی ریشه دندان
تحلیل داخلی ریشه دندان نادر تلقی می شود، اما میزان شیوع تحلیل داخلی به خوبی شناخته شده نیست. بسته به دقت ابزارهایی که برای ارزیابی آسیب شناسی استفاده شده اند، نتایج ممکن است به شدت متفاوت باشند. مطالعات نشان داده اند که میزان شیوع IRR نسبت به مشاهدات ساده با استفاده از تصاویر رادیوگرافی با اشعه ایکس بسیار بیشتر است. بسته به وضعیت التهابی پالپ، وقوع تحلیل داخلی بین 01/0% و 55% تخمین زده شده است. مطالعه ای اخیراً نتیجه گیری کرده است که تحلیل داخلی اغلب در دندان هایی شناسایی شده است که بیشتر تحت تأثیر پالپیت و نکروز پالپ قرار گرفته اند. ضایعات به دلیل اندازه کوچکی که دارند، بعید است که با روش های بالینی یا رادیوگرافی معمولی قابل شناسایی باشند. گسترش نكروز کامل پالپ، پیشرفت تحلیل را متوقف می کند. میزان شیوع چنین ضایعاتی (اختلالات) یک دلیل دیگر برای شستشوی کامل کانال ها با هیپوکلریت سدیم در طول درمان است.
تشخیص بالینی و رادیوگرافیک تحلیل داخلی دندان
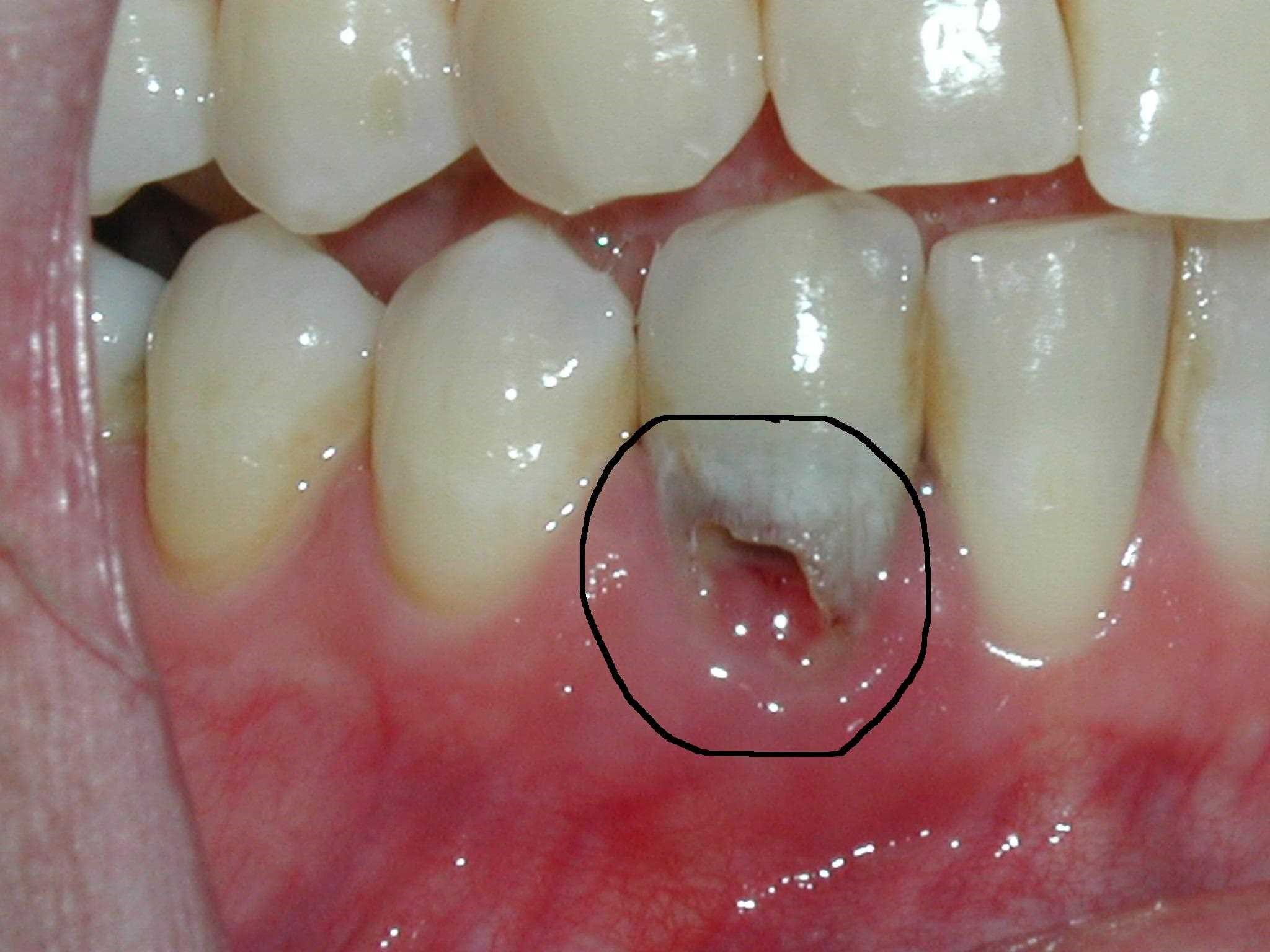
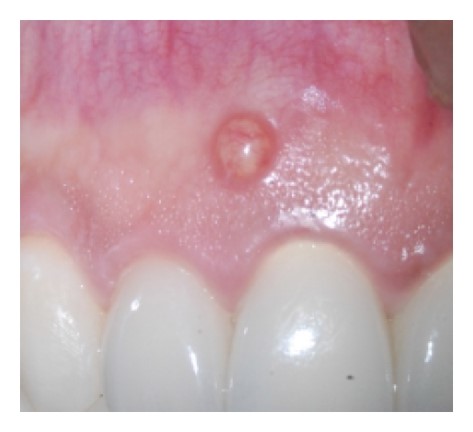
تحلیل داخلی معمولاً بدون علامت است و اغلب به صورت بالینی با استفاده از رادیوگرافی کامل دهان شناسایی می شود. درد ممکن است بسته به شرایط پالپ یا سوراخ شدن ریشه ناشی از یک ضایعه پریودنتال رخ دهد. با این حال، علائم بالینی ممکن است بر اساس محل IRR و میزان گستردگی آن متفاوت باشد. اگر تحلیل داخلی در بخش کرونال کانال واقع شده باشد، ممکن است یک “نقطه صورتی” به صورت بالینی قابل مشاهده باشد. رنگ صورتی مربوط به بافت همبند بسیار عروقی است که در کنار سلول های تحلیل برنده قرار دارند. هنگامی که پالپ نکروتیک می شود، این رنگ به رنگ خاکستری/ خاکستری تیره تبدیل می شود.
تا زمانی که اندازه ضایعه به طور قابل توجهی افزایش پیدا نکرده و منجر به سوراخ شدن ریشه نشده باشد، واکنش دندان به تست های زنده بودن دندان، حرارتی و الکتریکی، مثبت است. بافت همبند ملتهب که نقص های IRRرا پر می کند فاشد می شود و تحت تأثیر نکروز قرار می گیرد و باعث بروز پریودنتیت آپیکال می شود. سپس ممکن است دندان علامت دار شود و آبسه پری رادیکولار رخ دهد.
سوراخ شدن ریشه معمولاً پس از گسترش مسیر سینوس رخ می دهد، که نشان دهنده وجود عفونت کانال ریشه است، که عمدتاً توسط گونه ها گرم منفی کاملاً غیر هوازی رخ می دهد.
گسترش نكروز کامل پالپ، پیشرفت روند تحلیل را متوقف می کند، زیرا اگر حفره پالپ مهر و موم شود، سلول های تحلیل برنده از منبع خونرسانی و مواد مغذی قطع می شوند.
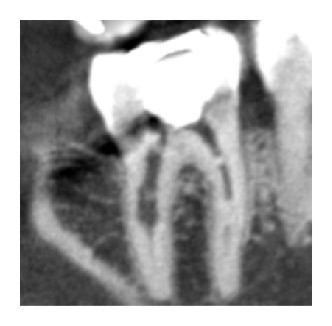
مشخصه ویژه تصویر رادیوگرافی با اشعه ایکس از ضایعه IRR بزرگ شدن ظاهر رادیوگرافیک بیضی شکل داخل حفره پالپ یا کانال ریشه است. با این حال تشخیص زود هنگام IRR با بررسی یک تصویر رادیوگرافی با اشعه ایکس معمولی دشوار است. اگر IRR مشکوک باشد، گرفتن چندین عکس از زوایای مختلف ضایعه توصیه می شود. اما یک تشخیص دقیق برای یک طرح درمان مناسب ضروری است. CBCT با موفقیت به منظور ارزیابی ماهیت واقعی و وخامت ضایعات تحلیل رفته در گزارش های مجزا مورد استفاده قرار گرفته است که نشان می دهد پزشک می تواند با اطمینان بیشتری نقص را تشخیص دهد و مدیریت کند.
استفاده از CBCT یک تصویر 3 بعدی از ضایعات تحلیل رفته با زوایای محوری، کرونال، موازی با سطح ساجیتال آناتومی فراهم می آورد. در سریال نماهای مقطعی، اندازه و محل تحلیل بوضوح و با حساسیت بالا و شفافیت عالی مشخص می شود. CBCT دقت زیادی در تشخیص ضایعات ریشه در مراحل ابتدایی دارد.
گاهی اوقات، منطقه تحلیل رفتگی با رسوب بافت سخت متاستاز (مربوط به تغییرات سلولی یا بافتی) پر شده است که شبیه استخوان یا سمنتوم به نظر می رسد. این مواد جایگزین جایگزینی دارای جنبه ای از بزرگ شدن حفره پالپ با ظاهر مبهم و ناقص از فضای کانال است.
CBCT اطلاعاتی در رابطه با موارد زیر ارائه می دهد:
- محل، اندازه، و شکل ضایعه،
- وجود سوراخ شدگی درون ریشه،
- ضخامت دیواره ریشه،
- وجود یک ضایعه استخوان آپیکال،
- ساختارهای آناتومیک محلی سازی شده: سینوس ماگزیلاری، منتال فورامن و عصب آلوئولار تحتانی.
همه این معیارها تشخیص متفاوت با تحلیل خارجی ریشه را تعریف می کنند، و اگر ضایعه به درمان قابل اصلاح باشد، امکان ارزیابی پیش بینی دندان را فراهم می کند.
تصمیم درمانی
هنگام تصمیم گیری باید چندین معیار در نظر گرفته شوند:
- سن بیمار،
- محل دندان،
- شکل تاج بالینی،
- اکلوژن،
- محل تحلیل،
- وسعت تحلیل،
- وجود یا عدم وجود سوراخ ریشه و وسعت آنها،
- مقاومت/ ضعف بافت سخت باقی مانده ریشه،
- وضعیت پریودنتال،
- توانایی تحقق یک درمان ترمیمی روی دندان مورد نظر.
از اطلاعات جمع آوری شده توسط معاینه بالینی و CBCT، چندین گزینه ممکن است در نظر گرفته شوند:
- درمان و نظارت درمانی، در صورت عدم وجود علائم و نشانه های عفونت،
- درمان کانال ریشه بدون نیاز به جراحی با سه گزینه، بسته به عدم وجود یا وجود سوراخ شدگی در دیواره رادیکولار: پر کردن کامل کانال ریشه با گوتاپرکا در ضایعات سوراخ نشده؛ گوتا پرکای ترکیبی در کانال ریشه و پر کردن MTA برای مناطق سوراخ شده؛ پر کردن کامل با مواد سازگار با بدن انسان (MTA یا بیودنتین) روی ضایعات سوراخ شده آپیکالی واقع شده در یک ریشه کوتاه،
- درمان آپیکال بدون نیاز به جراحی،
- کشیدن دندان و جایگزینی آن با ایمپلنت دندان: اگر دندان آنقدر ضعیف شده باشد که نتواند درمان یا بازسازی شود، درمان غیر تهاجمی ترجیح داده می شود.
درمان های دندانپزشکی محافظه کارانه برای برای دندان های تحلیل رفته
درمان ریشه، درمان انتخابی برای تحلیل داخلی ریشه باقی می ماند، زیرا طی آن بافت دانه ای و منبع خونرسانی به سلول های کلاسیک حذف می شود. تحلیل داخلی ریشه دندان، مشکلات خاصی را برای ابزار ها و پر کردن بوجود می آورد. آماده سازی حفره دسترسی باید تا جای ممکن محافظه کارانه باشد تا ساختار دندان حفظ شود و از تضعیف بیشتر دندانی که در حال حاضر آسیب دیده جلوگیری شود. خونریزی شدید ممکن است باعث شود دید نسبت به دندانی که هنوز دارای ضایعات تحلیل برنده فعال است از بین برود تا زمانی که بافت آپیکال پالپ قطع شده و برداشته شود. شکل نقص تحلیل معمولاً امکان دسترسی مستقیم با ابزارهای مکانیکی را از بین می برد.
در صورتی که تحلیل باعث ایجاد سوراخ شده باشد، تعیین طول کار با یک مکان یاب آپکس امکان پذیر نیست.
باید تأکید زیادی روی انحلال شیمیایی بافت حیاتی و نکروتیک پالپ با هیپوکلریت شود. استفاده از ابزارهای اولتراسونیک نفوذ محلول شستشوی هیپوکلریت به تمام مناطق سیستم کانال ریشه را تسهیل می کند. نوک های پلاستیکی غیر آسیب رسان اندو-اکتیویتور بویژه برای حصول دبریمان کامل شیمیایی- مکانیکی کانال ریشه استفاده می شوند.
استفاده از هیدروکسید کلسیم به عنوان یک پانسمان بین دو جلسه درمانی، اثر فرایندهای ضد عفونی را به حداکثر می رساند، به کنترل خونریزی کمک می کند، و بافت پالپ باقی مانده را از بین می برد.
در مورد پر کردن کانال ریشه، مواد باید جاری باشند تا بتوانند نقص تحلیل رفتگی را مهر و موم کنند. در مورد دیواره های کانال، به نظر می رسد تکنیک های گوتاپرکای ترموپلاستیک بهترین نتایج را بوجود می آورند.
هنگامی که دیواره ریشه سوراخ شده باشد،MTA ماده انتخابی برای مهر و موم کردن سوراخ شدگی است زیرا زیست سازگار و زیست فعال است، و به خوبی با بافت های پری رادیکولار تحمل می شود. در صورتی که مواد در طول استفاده از آنها شروع به سخت شدن کنند، زمان کار را می توان با افزودن آب تنظیم کرد.
پر کردن کامل ریشه دندان با گوتا پرکای گرم
این گزینه برای IRR بدون سوراخ شدگی دیوارهای کانال است که مطلوب ترین وضعیت در پیش بینی طولانی مدت است. درمان در دو جلسه انجام می شود.
جلسه نخست به شرح زیر است:
- بی حس کردن، رابردم و حفره دسترسی،
- تعیین طول کانال ریشه با ابزارهای دستی،
- شکل دادن کانال،
- ضد عفونی کردن کانال و پاکسازی تحلیل رفتگی ها با هیپوکلریت سدیم،
- فعال سازی محلول با نوک های ابزار اولتراسونیک،
- خشک کردن کانال با نوک های کاغذ استریل،
- پر کردن کانال و حفره ها با هیدروکسید کلسیم به عنوان یک پانسمان بین دو جلسه درمان برای تکمیل ضد عفونی کردن فضای کانال،
- مهر و موم موقت حفره دسترسی با سمان گلاس آینومر (GIC).
جلسه دوم به شرح زیر است:
- بی حسی، رابردم و باز کردن حفره دسترسی،
- برداشتن هیدروکسید کلسیم کانال با یک ابزار شستشوی بزرگ CIONa فعال شده با نوک سونیک،
- ارزیابی طول ریشه- قرار دادن مخروط اصلی گوتاپرکا.
- کنترل رادیوگرافیک برای ارزیابی تناسب خوب مخروط اصلی گوتاپرکا.
- شستشوی نهایی،
- خشک کردن کانال ریشه با نوک های کاغذی استریل،
- مسدود کردن یک سوم آپیکال ریشه با گوتاپرکای گرم،
- متراکم سازی حرارتی گوتاپرکا در بخش تحلیل رفته برای پر کردن کامل فضای وسیع کانال،
- کنترل رادیوگرافیک،
- بستن ضد آب حفره دسترسی با GIC.
مهر و موم کردن تحلیل داخلی ریشه با سمان های زیست سازگار تحت عنوان MTA
این گزینه در صورت وجود سوراخ شدگی دیوارهای کانال مورد استفاده قرار می گیرد که ارتباط بین سیستم کانال ریشه و بافت پری اپیکال را بوجود می آورد. در این وضعیت بالینی، هر چه اندازه سوراخ شدگی کوچکتر باشد، آینده دندان بیشتر قابل پیش بینی است. درمان در دو جلسه انجام می شود.
اولین جلسه به شرح زیر است:
- بی حسی، قرار دادن رابردم و ایجاد دسترسی به حفره،
- بروز خونریزی شدید که فعالیت ضایعات تحلیل برنده را تأیید می کند،
- پانسمان داخل کانال با هیدروکسید کلسیم به منظور حل کردن بافت نرم نکروتیک و کنترل خونریزی،
- مهر و موم کردن حفره دسترسی با GIC.
جلسه دوم به شرح زیر است:
- بی حسی، قرار دادن رابردم و ایجاد حفره دسترسی،
- دبریمان شیمیایی با محلول هیپوکلریت سدیم در کانال و حفره های تحلیل رفتگی،
- فعال سازی محلول شستشو با نوک های اولتراسونیک،
- ارزیابی طول کانال محاسبه شده از اسلایدهای CBCT و کنترل رادیوگرافیک با یک مخروط اصلی گوتاپرکا،
- خشک کردن کانال با نوک کاغذی استریل،
- مسدود سازی اپکس باز و حفره های تحلیل رفتگی با MTA تحت کنترل بصری با یک میکروسکوپ جراحی،
- کنترل رادیوگرافیک مسدود سازی،
- قرار دادن مستقیم یک گلوله پنبه ای مرطوب شده با آب روی مواد،
- مهر و موم موقت حفره دسترسی با یک GIC.
با توجه به محل تحلیل و ارتفاع کوتاه ریشه، کانال می تواند به طور کامل با MTA پر شود. در مورد دیگر، بخش سالم کانال با گوتا پرکا پر خواهد شد.
درمان جراحی تحلیل داخلی ریشه
زمانی که امکان دسترسی به ضایعه از طریق کانال وجود ندارد، رویکرد جراحی مورد نیاز است. درمان جراحی، پس از انجام درمان بدون نیاز به جراحی (یا درمان مجدد)، و پر شدن بخش کرونال کانال، همیشه باید گزینه آخر باشد. در این موارد، به دلیل شکل ضایعه، رویکرد جراحی امکان دسترسی مستقیم به ضایعه و انجام پاکسازی مکانیکی نقص های تحلیل رفته را فراهم می آورد.
باید دستورالعمل کلی روش جراحی اندودنتیک رعایت شوند.
پس از بی حسی موضعی یک فلپ از لثه برداشته می شود. صفحه استخوان نیز برداشته می شود تا به ناحیه ریشه دسترسی ایجاد شود. ضایعه بافت نرم بریده می شود و حفره عاج داخل رادیکولار با کمک یک میکروسکوپ جراحی، پاکسازی و خشک می شود. مواد پر کننده (مانند MTA یا بیودنتین) قرار داده می شوند و روی سطح خارجی آن صیقلی می شود. روش جراحی با پاکسازی دقیق ناحیه زخم به پایان می رسد. فلپ در جای خود قرار داده و بخیه زده می شود.
نتیجه گیری
تحلیل التهابی داخلی ریشه یک دسته خاص از بیماری های پالپ است که می تواند با معاینه بالینی و رادیوگرافیک دندان ها در مراجعات روزانه تشخیص داده شود. امروزه تشخیص تحلیل داخلی ریشه به طور قابل توجهی با تصویربرداری سه بعدی بهبود می یابد. علاوه بر این، دقت تشخیص برتر CBCT منجر به بهبود مدیریت نقص های تحلیل رفتگی و نتایج بهتر درمان محافظه کارانه دندان های دارای تحلیل داخلی شد. تکنیک های مدرن اندودانتیک از جمله ابزارهای نوری، بهبود اولتراسونیک دبریمان شیمیایی، و تکنیک های پر کردن ترموپلاستیک باید در طول درمان ریشه دندان هایی که دچار تحلیل داخلی شده اند مورد استفاده قرار گیرد. مواد جایگزین مانند سمان سیلیکات کلسیم فرصت های جدیدی را برای استحکام بخشیدن به دندان های تحلیل رفته فراهم می آورد. در این شرایط، پیش بینی نتایج درمان تحلیل داخلی، حتی اگر دیواره های ریشه سوراخ شده باشند، خوب خواهد بود.