سلول های بنیادی این قابلیت بالقوه را دارند که به انواع مختلف سلول های بدن تبدیل شوند. آنها مانند نوعی سیستم ترمیم کننده برای بدن عمل می کنند، و از نظر تئوری بدون هیچ محدودیتی تقسیم می شوند تا این امکان را فراهم آورد تا زمانی که فرد یا حیوان زنده است سلول های دیگر را مجدداً احیاء کنند. با این حال، پیشرفت در بیولوژی سلول های بنیادی و مهندسی بافت ها ممکن است گزینه های جدیدی برای جایگزینی دندان هایی ارائه دهند که یا آسیب شدیدی دیده اند یا از دست رفته اند، و یا حتی ساختارهای تکی دندان ها. در این مقاله قصد داریم به مرور تأثیرات بالقوه سلول های بنیادی پالپ دندان روی بازسازی اندودانتیک دندان ها بپردازیم.
ترکیب پیچیده ساختار دندان ها سختی و با دوام بودن دندان ها را تأیید می کند. این ساختارها در برابر آسیب و عفونت های باکتریایی آسیب پذیر هستند. با از بین رفتن آملوبلاست ها در طول بیرون آمدن دندان ها، ادونتوبلاست ها (سلول های عاج ساز دندانی) قادرند تنها در مرز عاج- پالپ، عاج جدیدی بوجود بیاورند، دندان آسیب دیده نمی تواند خود را ترمیم کند. با این حال، دندان ها مقداری قدرت ترمیم و بهبود مانند شکل گیری عاج ثالثیه Tertiary dentine. وقتی لایه ادونتوبلاست آسیب می بیند، سلول های شبیه ادونتوبلاست ها از جای دیگری درون پالپ به کار گرفته می شوند.
از دست رفتن دندان ها، استخوان فک، یا هر دو، در نتیجه بیماری پریودنتال، پوسیدگی دندان ها، تروما، یا برخی اختلالات ژنتیکی، نه تنها عملکردهای اساسی دهان، بلکه زیبایی ظاهری و کیفیت زندگی فرد را تحت تأثیر قرار می دهد. دندانپزشکی نوین این مشکل را با استفاده از پیوند بافت به دست آمده از خود اندام یا ایمپلنت های فلزی بر طرف می کند. این درمان ها محدودیت هایی مانند آسیب به دندان های مجاور، تحلیل استخوان، یا غیره دارند. مهندسی زیستی دندان ها با سلول های بنیادی، راهی امیدوار کننده برای احیاء دندان های تکی است. برخی مطالعات حاکی از این هستند که پس از نکروز پالپ دندان سلول های بنیادی مجموعه پالپ دندان می توانند برای خلق پالپ دندانی استفاده شوند، که پس از قرار گیری درون کانال های شکل داده شده، شباهت زیادی با عاج دندان دارند. اخیراً، امکان استفاده از سلول های بنیادی در مهندسی بافت پالپ دندان علاقه زیادی به شاخه اندودانتیکس ترمیمی بوجود آورده است.
سلول بنیادی چیست؟
سلول بنیادی تحت عنوان سلول های کلونوژنیک تعریف می شوند که قادرند هم خود را احیاء کنند و هم ایجاد تمایز چند خطی بوجود بیاورند، زیرا تصور می شود آنها سلول های تمایز نیافته ای باشند که قابلیت آنها در قدرت و انعطاف پذیری متفاوت باشد. سلول های بنیادی به صورت های مختلفی دسته بندی می شوند: بر اساس انعطاف پذیری آنها، مرحله رشد آنها، و منبع آنها.
ویژگی های سلول های بنیادی
- توانایی رشد یاخته در تمام جهات و تبدیل به تمام انواع یاخته ها Totipotency: می تواند همه انواع سلول ها را تولید کند، از جمله سلول های جوانه دندان (ESCها).
- توانایی توسعه یا عمل در چندین جهت مختلف Pluripotency: قادرند همه انواع سلول ها را تولید کنند به غیر از سلول های غشاء جنینی.
قابلیت توسعه سلول های بنیادی در اشکال مختلف (IPS) مفهوم جدیدی است که در آن 3-4 ژنی که در سلول های بنیادی یافت می شوند، با استفاده از ناقل های مناسب به سلول های اهدا کننده تبدیل می شوند. بنابراین، سلول های بنیادی گرفته شده از کشت، ویژگی هایی تقریباً شبیه سلول های بنیادی جنینی خواهند داشت.
- چند گانگی Multipotency:: این نوع سلول ها به بیش از یک سلول بالغ (MSC) تبدیل می شوند.
- خود تجدید شوندگی Self-renewal: بدون ایجاد تمایز تقسیم می شوند و منبع با دوامی خلق می کنند.
- انعطاف پذیری Plasticity: MSCها قابلیت انعطاف پذیری دارند و می توانند تمایز ایجاد کنند. عامل انعطاف پذیری، فشار یا آسیب به بافت است که سلول های بنیادی را نظم می دهد و جلب کننده های مواد شیمیایی و فاکتورهای رشد را از خود آزاد می کند.
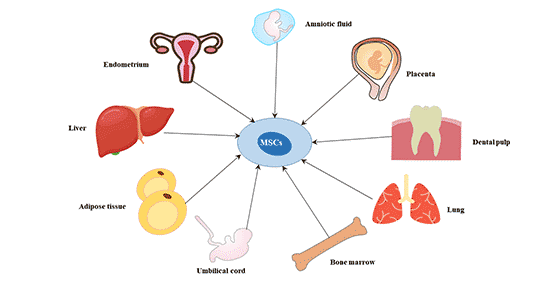
منابع متخلف سلول های بینادی دندانی
مطالعات موفقیت آمیزی روی منابع مختلف سلول های بنیادی دندانی صورت گرفته است، که در آنها مشخص شده است سلول های بنیادی در این بخش ها یافت می شوند:
دندان های دائمی
سلول های بنیادی پالپ دندان (DPSC) از دندان های مولر سوم گرفته می شوند.
دندان های شیری
سلول های بنیادی از دندان های شیری که افتاده اند (SHED): سلول های بنیادی درون بافت پالپ دندان های شیری وجود دارند.
الیاف پریودنتال لیگامان
سلول های بنیادی الیاف پریودنتال لیگامان (PDLSC)
پاپیلای آپیکال
سلول های بنیادی از پاپیلای آپیکال (SCAP)
دندان های اضافی
سلول های بنیادی از دندان های اضافی- مزیودنس.
دندان های کشیده شده
سلول های بنیادی دندان هایی که برای اهداف ارتودنتیک کشیده می شوند.
سلول پیش ساز فولیکول دندان
پالپ دندان های ناتال
سلول های بنیادی از پالپ دندان های ناتال انسانی (hNDP)
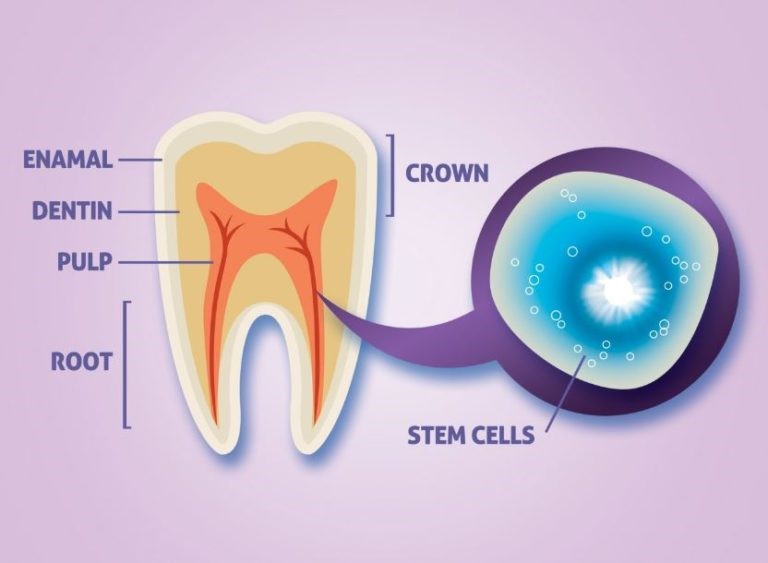
سلول های بنیادی که در پالپ دندان های شیری و دندان های دائمی یافت می شوند سلولهای بنیادی مزانشیمی چندگانه بزرگسالان هستند. بخش مرکزی پالپ حاوی شاخه های بزرگ عصبی و عروق خونی است. قسمت پیرامونی این بخش با یک لایه ادونتوژنیک خاص آسترپوشی شده است که خود (از داخلی ترین به بیرونی ترین لایه) از سه لایه تشکیل شده است:
- منطقه غنی از سلول: داخلی ترین لایه پالپ که حاوی فیبرو بلاست و سلول های بنیادی مزانشیمی غیر متمایز است.
- منطقه فاقد سلول: که غنی از هم مویرگ ها و هم شبکه های عصبی است. شبکه عصبی Rashkow در این منطقه واقع شده اند.
- لایه ادونتوبلاستیک: بیرونی ترین لایه که حاوی ادونتوبلاست ها است و کنار پریودنشیوم و عاج بالغ واقع شده است.

سلول های بنیادی پالپ دندان (DPSC)
سلول های بنیادی مزانشیمی که از پالپ دندانی دندان های دائمی گرفته شده اند، تحت عنوان سلول های بنیادی پالپ دندان شناخته می شوند. سلول های بنیادی فولیکول دندان (DFSC) از بافت مزانشیمی گرفته می شوند که اطراف جوانه در حال رشد دندان واقع شده اند. این منبع سلول های بنیادی می تواند به راحتی از فولیکول های دندان های مولر سوم (دندان عقل) نهفته بدست بیاید. DFSCها به عنوان منشاء اصلی سمنتوبلاست ها، سلول های بنیادی PDL، استئوبلاست ها و نیز سلول های عصبی شناخته می شوند. DFSCها این قابلیت را دارند که منجر به بروز فرایند کلسیفیکاسیون در شرایط آزمایشگاهی و نیز روی بدن موجودات زنده شوند. آزمایشات گرفته شده با DFSCها حاکی از قابلیت استفاده از آنها در کاربردهای مهندسی بافت، شامل احیاء و رشد مجدد بافت پریودنتال و استخوان هستند. DFSCها به عنوان واسطه های تشکیل استخوان و تولید عاج شناخته می شوند، اما قابلیت تولید مجموعه پیچیده عاج- پالپ را از خود نشان نداده اند. DFSCها نسبت به دیگر منابع سلول های بنیادی که روی آنها تحقیق شده است سه مزیت دارند.
- احتمالاً آنها بیشتر از سلول های بنیادی دیگر مستعد تشکیل نورون هستند.
- نسبت به سلول های بنیادی فولیکول دندان که پوششی روی سلول های بنیادی دیگر تشکیل می دهند ملاحظات اخلاقی کمتری وجود دارد.
- آنها راحت تر از سلول های بنیادی دیگر مانند MSCها از مغز استخوان و NSCها از جسد انسان جدا می شوند. عواملی که باعث می شوند سلول های بنیادی دندانی منحصر بفرد باشند عبارتند از:
- تعداد آنها زیاد است و جمع آوری آنها راحت است. بر خلاف برداشت سلول های بنیادی مغز استخوان، که نیاز به جراحی های تهاجمی دارد و سلول های بنیادی خون بند ناف، که تنها در زمان تولد موجود هستند، سلول های بنیادی دندانی می توانند از دندان های شیری و دندان های عقلی جمع آوری شوند که در هر صورت دور انداخته می شوند.
- سلول های بنیادی دندانی فوق العاده تکثیر پذیر هستند، و در کشت در شرایط آزمایشگاهی بهتر از دیگر انواع سلول های بنیادی بالغ رشد می کنند.
- گزارش شده است که سلول های بنیادی دندانی نابالغ تر از دیگر انواع منابع سلول های بنیادی مزانشیمی (MSCها) باشند، بنابراین ممکن است پتانسیل بزرگتری از خود نشان دهند.
- سلول های بنیادی دندانی سلول های بنیادی بالغ هستند و مانند سلول های بنیادی جنینی چنین نگرانی هایی ندارند.

سلول هاي بنيادي گرفته شده از دندان شيري افتاده انساني (SHED)
سلول هاي بنيادي مزانشیمی گرفته شده از پالپ دندانی دندان های شيري افتاده “سلول هاي بنيادي گرفته شده از دندان شيري افتاده انساني ” (SHED) نامیده می شوند. SHED مجموعه ای از سلول های کلاژنی فوق العاده تکثیر پذیر است که می تواند به انواع مختلفی از سلول ها شامل سلول های عصبی، سلول های چربی، و ادونتوبلاست ها تبدیل شود. دندان های شیری منبع ایده آل سلول های بنیادی برای ترمیم ساختار آسیب دیده دندان ها، بازسازی و باز تولید استخوان، و احتمالاً آسیب های عصبی بافت ها یا بیماری های دژنراتیو را درمان می کنند. تفاوت بین سلول های بنیادی دندانی و سلول های بنیادی خون بند ناف این است که پالپ دندان حاوی مقادیر بیشتری سلول های بنیادی مزانشیمی mesenchymal است در حالی که خون بند ناف بیشتر حاوی سلول های بنیادی خون ساز hematopoietic است؛ سلول های بنیادی مغز استخوان حاوی هر دو نوع سلول بنیادی است.
گرچه ثابت شده است که سلول های بنیادی خون بند ناف در بازسازی انواع سلول های خون با ارزش هستند، اما سلول های بنیادی دندانی قادر به بازتولید انواع بافت های جامد و منسجمی هستند که خون بند ناف کمتر این قابیلت را دارد- از جمله ترمیم بافت های همبند، بافت های دندانی، بافت های عصبی، و استخوان. SHED از نظر نرخ تکثیر پذیر بودن، افزایش دو برابری تعداد سلول ها، زیست پذیر بودن، قابلیت تحریک تولید استخوان، و عدم توانایی بازسازی یک مجموعه عاج- پالپ مانند با DPSC تفاوت دارند.
انواع سلول های بنیادی موجود در دندان های شیری انسانی کشیده شده (SHED)
سلول های چربی Adipocytes
سلول های چربی با موفقیت برای درمان بیماری های قلبی و عروقی، بیماری های ستون فقرات و ارتوپدی، نارسایی احتقانی قلب، بیماری کرون Crohn’s disease، و نیز کاربرد در جراحی پلاستیک مورد استفاده قرار گرفته است.
سلول های غضروفی Chondrocytes و استئوبلاست ها Osteoblasts
سلول های غضروفی و استئوبلاست ها با موفقیت برای رشد استخوان و غضروف های مناسب برای پیوند مورد استفاده قرار گرفته اند. علاوه بر این، از آنها برای رشد دندان های دست نخورده در حیوانات نیز استفاده شده است.
سلول های مزانشیمی Mesenchymal
سلول های بنیادی مزانشیمی قابلیت درمان اختلالات دژنراتیو عصبی مانند بیماری های آلزایمر و پارکینسون، فلج مغزی، و نیز تعداد زیادی از اختلالات دیگر را دارند. سلول های بنیادی مزانشیمی، نسبت به دیگر انواع سلول های بنیادی افراد بزرگسال، قابلیت درمانی بیشتری دارند.
سلول های بنیادی پریودنتال لیگامان Periodontal ligament stem cells
الیاف پریودنتال لیگامان بافتی تخصصی است که بین سمنتوم و استخوان آلوئولار واقع شده است و نقش نگه داشتن و حمایت از دندان ها را ایفا می کند. سلول های بنیادی الیاف لیگامان پریودنتال (PDLSC) از سطح ریشه دندان کشیده شده گرفته شده اند. این سلول ها می توانند به عنوان سلول های تشکیل دهنده کولونی و پلاستیکی- چسبنده گرفته شوند، اما در شرایط آزمایشگاهی، قابلیت اندکی برای ایجاد تمایز استخوانی- ژنتیکی از خود نشان می دهند. سلول های بنیادی الیاف لیگامان پریودنتال به سلول ها و بافت هایی تبدیل می شوند که شباهت زیادی به پریودنشیوم دارند. بعلاوه، کشت سلول های بنیادی الیاف لیگامان پریودنتال داخل بدن موش های آزمایشگاهی که سیستم ایمنی بدن آنها مشکل دارد نشان داده است که قابلیت بازسازی بافت و ترمیم پریودنتال را دارد. نشان داده شده است که یک پریودنشیوم فانکشنال با استفاده از سلول های بنیادی PDL می تواند با موفقیت بوجود بیاید. به محضی که سلول ها فراوری و در فریزر ذخیره شوند، همه فعالیت های بیولوژیکی متوقف شده اند و در نتیجه، سلول هایی که به درستی ذخیره شده اند تقریباً برای مدت زمان نامحدودی می توانند نگه داشته شوند. سلول های انسانی توانسته اند به طور موفقیت آمیز به مدت 50 سال ذخیره شوند.

سلول های بنیادی از پاپیلای آپیکال Stem Cells from the apical papilla
سلول های بنیادی مزانشیمی که از انتهای آپیکال ریشه های دندان های در حال رشد گرفته می شوند سلول های بنیادی گرفته شده از پاپیلای آپیکال (SCAP) نامیده می شوند. سلول های بنیادی از بخش آپیکال پاپیلای دندان انسانی گرفته شده اند و قابلیت آنها برای تبدیل شدن به ادونتوبلاست ها با همین قابلیت در سلول های بنیادی الیاف لیگامان پریودنتال (PDLSC) مقایسه شده است. SCAP از خود نرخ تکثیر بالاتری نشان می دهد و برای شکل گیری دندان مؤثرتر از PDLSC است. مهم تر از همه اینکه، SCAP به راحتی قابل دسترسی است زیرا می توانند از دندان مولر سوم انسان گرفته شوند.
سلول های بنیادی از فولیکول دندان
فولیکول دندان بافت مزانشیمی است که جوانه در حال رشد دندان را در بر گرفته است. در طول شکل گیری ریشه دندان، اجزاء پریودنتال، مانند سمنتوم، الیاف پریودنتال لیگامان (PDL)، و استخوان آلوئولار با نمونه های فولیکول دندان بوجود می آیند. DFSCها قابلیت تبدیل شدن به استئوبلاست ها/ سمنتوبلاست ها/ سلول های چربی، و نورون ها را دارند. علاوه بر این، سلول های فنا ناپذیر فولیکول دندان برای موش های آزمایشگاهی که سیستم ایمنی آنها دچار مشکل شده است تزریق شد و بافت شبیه الیاف پریودنتال لیگامان توانسته بود دوباره خلق شود.
منابع سلول های بنیادی دندانی
در یک کودک، قابل دسترس ترین سلول های بنیادی از حفره دهان گرفته می شوند. از بین دندان های شیری، بهترین گزینه ها دندان های نیش و دندان های پیشینی هستند که مقداری تحلیل رفته اند اما پالپ سالمی دارند. اکثر دندان های مولر شیری گزینه خوبی نیستند که آن هم به خاطر الگوی تحلیل روندگی آنها است. در کودکان، منابع دیگر سلول های بنیادی که به راحتی قابل دسترس هستند، دندان های اضافی، مزیودنس، و دندان های شیری هستند که خیلی زیاد باقی مانده اند، همراه با دندان های دائمی که به صورت ژنتیکی وجود ندارند.
کاربردهای احتمالی سلول های بنیادی در دندانپزشکی
طی سال های اخیر، قابلیت تکثیر و بازسازی سلول های بنیادی بالغ که از منابع مختلف گرفته شده اند، شامل بافت های دندانی، برای متخصصان جالب بوده است، و تحقیقات بیشتری برای حصول اهداف زیر انجام شده اند:
- بازسازی عاج و پالپ کورونال آسیب دیده
- بازسازی ریشه تحلیل رفته، عاج سرویکال یا آپیکال، و ترمیم فرو رفتگی ها
- بازسازی پریودنتال
- بازسازی و تعویض استخوان در نقائص کرانیوفاسیال
- بازسازی کامل دندان
نقش سلول های بنیادی دندانی در داروهای ترمیمی
داروهای ترمیمی برای احیاء یک بافت یا اندام کاملاً عملکردی کاربرد دارند که می توانند جایگزین نمونه های از دست رفته یا آسیب دیده ای شوند که در طول بیماری، تصادف، و بالا رفتن سن این اتفاق برای آنها رخ داده است. ویژگی های دینامیک سلول های بنیادی که از دندان گرفته شده اند نشان داده اند که امکان استفاده از آنها برای داروهای ترمیمی و مهندسی بافت وجود دارد.
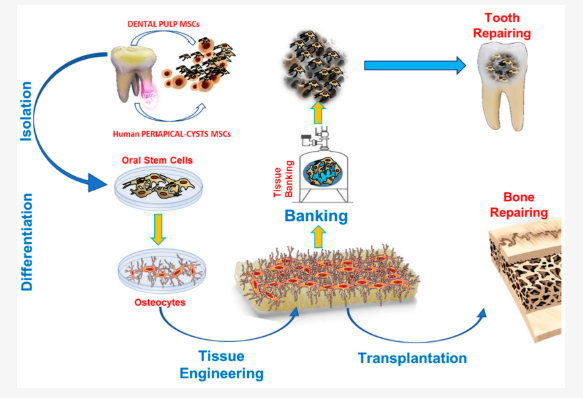
ذخیره سازی سلول های بنیادی دندانی
ذخیره سازی سلول های بنیادی دندانی، روند ذخیره سازی سلول های بنیادی گرفته شده ای دندان های شیری و دندان های عقل بیمار، ممکن است یکی از استراتژی ها برای درک احتمال درمان بازسازی بر پایه سلول های بنیادی دندان باشد. اخیراً، ذخیره سلول/ بافت دندانی برنامه ریزی شده است و در چندین شاخه دندانپزشکی برنامه ریزی و در چندین کشور عملی شده است.
ما می توانیم دندان های شیری را برای ذخیره سازی سلول های بنیادی دندانی در منزل جمع آوری کنیم، با انجام دستور العمل های زیر:
- باید زمانی که دندان خارج می شود جریان خون وجود داشته باشد- یعنی وقتی دندان بیرون می آید مقداری خونریزی وجود داشته باشد.
- دندان باید با استفاده از خدمات سلول کشت شده ذخیره سازی شود تا بتوان تست های آزمایشگاهی روی آن انجام داد تا وجود سلول های بنیادی قبل از انجماد تأیید شود.
سلول های بنیادی در درمان اندودانتیک
سلول های بنیادی در پالپ دندان
تقسیم شدن سلول های بنیادی به چند بخش در پالپ دندان بسیار کوچک است و محل این سلول ها به صورت کاملاً واضح مشخص نیست، اما فنوتیپ (یا رخ نمودی) آنها حاکی از حضور آنها در فرو رفتگی های اطراف عروق است. هم سلول های DPSC و هم سلول های SHED از پالپ دندان منشاء می گیرند، که آنها نیز تفاوت های چشمگیری از خود نشان می دهند. به عنوان مثال، در طول دوره ایجاد تمایز استخوانی، SHED سطوح بالاتری از فعالیت های آلکالین فسفات ها و تولید استئوکلسین، و نرخ تکثیر بالاتر از DPSC از خود نشان می دهند. سلول های SHED و DPSC در شرایط آزمایشگاهی، قادر به بازسازی عاج دندان و بافت های پالپ- مانند هستند.

سلول های بنیادی و تولید عاجی که موجب پوسیدگی می شود.
پالپ دندان یکی از بافت هایی است که حاوی بیشترین مقدار عروق و اعصاب هستند که مسئولیت حفظ حیات دندان را به عهده دارد و قادر است به حوادث پاسخ دهد. تولید عاج فرایند منحصر بفردی است، که شامل تعامل بین ادونتوبلاست ها، سلول های اندوتلیال، و اعصاب است. ادونتوبلاست ها، سلول های گرفته شده از اکتو مزانشیمی، نخستین سلول هایی هستند که به حوادثی واکنش نشان می دهند که در نتیجه تهاجم باکتریایی در طول پیشرفت پوسیدگی دندان اتفاق می افتند. سلول های اندوتلیال و سلول های عصبی واقع شده در نزدیکی ضایعات پوسیدگی باعث تعدیل واکنش های ادونتوبلاستیک می شود. ادونتوبلاست های اولیه ترکیب عاج مانندی تولید می کنند که در واکنش به پوسیدگی های نازک رسوب می شوند. این نوع عاج درجه سه از پالپ دندان در برابر آسیب رسان ها محافظت می کند و یکپارچگی پالپ دندان را حفظ می کند.
سلول های بنیادی و ایجاد عروق خونی پالپ در دوران جنینی
فاکتور رشد اندوتلیال عروقی (VEGF) یکی از القاء کنندگان احتمالی ایجاد تمایز و دوام سلول های اندوتلیال است، و یکی از تأثیرگذارترین عوامل اب منشاء عروقی است. علاوه بر این، VEGF در کنترل نفوذ پذیری عروقی در طول حوادث فیزیولوژیک و پاتولوژیک نقش حیاتی ایفا می کند. در شرایط آزمایشگاهی، VEGF به میزان زیادی با ادونتوبلاست ها و در لایه زیرین ادونتوبلاست خود را نشان می دهد. VEGF اساساً در بافت های پالپ دندانی دندان هایی که پالپیت ناشی از پوسیدگی می شوند نمود پیدا می کند.
کاربرد سلول های بنیادی در بازسازی اندودونتیک
کشت
در روند کاشت پالپ، بافت های جایگزین پالپ درون سیستم های کانال ریشه تمیز شده و شکل داده شده کشت می شوند. منبع بافت پالپ ممکن است سلول های بنیادی تصفیه شده پالپ که عاری از هر گونه بیماری یا پاتوژنی هستند، یا از سلول های بنیادی پالپ خلق شده اند که با نمونه برداری گرفته شده اند، که در آزمایشگاه رشد داده شده اند. سلول بنیادی درمانی هیچ خطری ندارد.
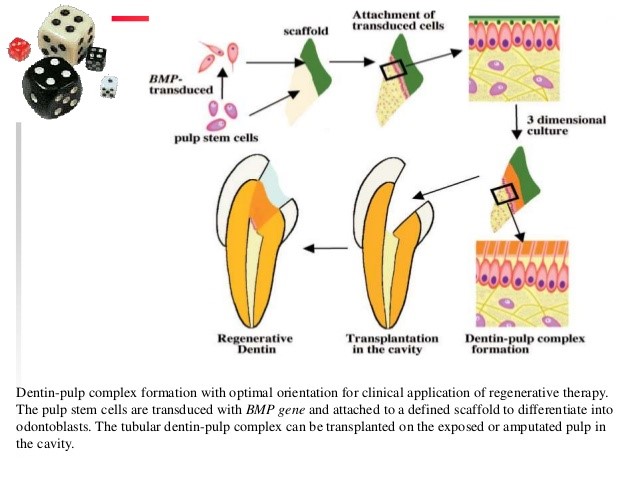
ایجاد مجدد عروق
نکروز پالپ دندان نابالغ در نتیجه پوسیدگی یا تروما می تواند قبل از رشد کامل ریشه دندان را درگیر کند و دیواره های نازک کانال، و اَپِکس لوله تفنگی را برای ریشه به جای بگذارد. احیاء و بازآفرینی بافت پالپ یک دندان نابالغ عفونی در صورتی رخ می دهد که محیط مناسبی وجود داشته باشد و داخل پالپ هیچگونه عفونتی وجود نداشته باشد. فضای پالپ باید با سلول های مزانشیمی انباشته شود که از پاپیلا یا پریودنشیوم دندانی گرفته شده اند.

بازسازی کل دندان
بافت های شبیه دندان با کشت انواع مختلف سلول ها در کالبدهای مستعد انحطاط توسط منابع زیستی مانند میکروب ها یا آنزیم ها بازسازی شده اند. یکی از روش های معمول کشت، پرورش، و ایجاد تمایز سلولی در شرایط آزمایشگاهی است، سلول ها درون کالد کشت می شوند، و آنها در شرایط آزمایشگاهی قرار می گیرند، در برخی موارد، کالبدها مجدداً درون حفره یک دندان کشیده شده یا درونه فک کاشته می شوند. عملکرد کاملاً موفقیت آمیز دندان هایی که داخل دهان یک فرد بالغ مجدداً کاشته شده اند و از طریق پیوند جوانه دندانی زیست مهندسی شده درون استخوان آلوئولار در منطقه دندان از دست رفته، حاصل شده است. این فناوری به عنوان الگویی برای درمان های پیوند عضو در آینده مطرح شده است. در برخی موارد، دندان هایی که پوسیدگی دارند کار می کنند. با این حال، دندان هایی که پوسیدگی شدید دارند، یا در جایی که دلیلی وجود دارد برای باور اینکه پالپ با مشکل مواجه شده است، باید از ادامه کار دست کشید.
خطرات استفاده از سلول های بنیادی
یکی از خظرات ممکن برخی درمان های سلول های بنیادی ممکن است پیشرفت تومور یا سرطان باشد. به عنوان مثال، وقتی سلول ها در حال رشد هستند، ممکن است سلول ها مکانیزم های طبیعی خود را از دست بدهند که رشد را کنترل می کنند یا ممکن است توانایی تبدیل شدن به نوع سلولی که شما نیاز دارید را نداشته باشند. بعلاوه، سلول های بنیادی جنینی نیاز خواهند داشت به سمت انواع سلول های بالغ تر هدایت شوند یا ممکن است آنها تومورهایی به نام تراتوماس را شکل دهند. دیگر خطرات ممکن عبارتند از ممکن عبارتند از عفونت، پس زدن بافت، عوارض جانبی ناشی از خود فرایندهای پزشکی و برخی خطرات پیش بینی نشده.
چالش های دیگر
یکی از چالش های اصلی پیش روی تکنیک های بازسازی توانایی بدست آوردن تعدا کافی سلول های خود زاینده برای کشت کالبد است.
- برای بازسازی پالپ های دندانی، ساخت کالبدهایی که عروق آنها بوجود آمده اند، احتمالاً یکی از ملزومات کلیدی است.
- پیشرفت هایی که در فاکتورهای رشد یا داروها برای کنترل فعالیت سلول ها صورت گرفته است باید جستجو شوند.
درک مکانیزم های زیربنایی واکنش های عروقی حیاتی است مخصوصاً برای رشد و نمو بیشتر، درمان های هدف داری که هدف آنها حفظ زیست پذیری پالپ دندانی است. با این حال، پیشرفت در این قسمت ها این پتانسیل را دارد که نحوه انجام درمان های بالینی اندودانتیک در آینده را متحول سازد.
نتیجه گیری
سلول های بنیادی برای فیزیولوژی پالپ های دندانی و برای واکنش این بافت ها به حادثه حیاتی هستند. یافته های اخیر نشان داده اند که سلول های بنیادی پالپ های دندانی در موارد پالپیت های بازگشت پذیر می توانند به عنوان اهداف درمانی احتمالی عمل کنند. مهم تر از همه اینکه، این سلول ها ممکن است به اصلی ترین راهکار برای احیاء دندان های دائمی نابالغ نکروتیک تبدیل شوند. چنین یافته هایی این پتانسیل را دارند که تغییری اساسی در الگوهای درمان های محافظه کارانه پالپ زنده و درمان ریشه ایجاد نمایند، و شاید اجازه دهند در آینده برای مشکلاتی درمان بوجود بیاید که در حال حاضر در دندانپزشکی غیر قابل درمان هستند. بنابراین، اندودنتیست ها باید از پتانسیل های این شاخه بازسازی اندودانتیک که در حال ظهور است و نیز امکان جمع آوری سلول های بنیادی در طول درمان های سنتی دندانپزشکی که می توانند برای درمان های با منشاء بدن خود بیمار در آینده، شناخت داشته باشند
